A cura di:
– Luca Di Lullo.
Effetti dell’invecchiamento sulla funzione e sulle patologie renali
Indice
- 1. Introduzione
- 2. Flusso ematico renale e tasso di filtrazione glomerulare
- 3. Funzionalità del tubulo renale
- 4. Elettroliti e disturbi osmolari
1. INTRODUZIONE
Il processo biologico dell’invecchiamento determina varie modificazioni strutturali e funzionali a carico dell’emuntorio renale; in generale, con l’avanzare dell’età, la funzione renale rimane inalterata a meno che non intervengano noxae patogene esterne quali infezioni, processi immunologici, intossicazioni da farmaci o insufficienze multiorgano.
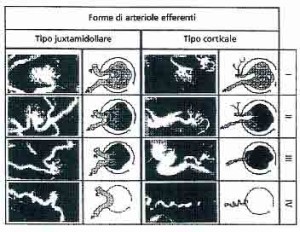
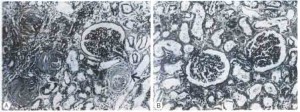
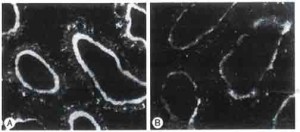
Sostanzialmente la massa renale diminuisce progressivamente con l’avanzare dell’età e il normale processo di glomerulosclerosi porta ad una modificazione del peso dell’organo che passa dagli usuali 250 – 270 grammi a circa 180 – 200 grammi in un soggetto di 85 – 90 anni con l’esame istologico che rivela una riduzione del numero dei glomeruli del 30 – 50% a partire dall’età di 70 – 75 anni, associata a variazioni qualitative delle strutture glomerulari medesime (Fig. 1 – 2 -3), come collasso dei capillari glomerulari, insspessimento delle membrane basali, shunt di sangue arterioso dalle arteriose afferenti a quelle efferenti specie nei glomeruli iuxta – midollari con conseguente ridisstribuzione di flusso ematico a favore della sostanza midollare dove vi sono i vasi retti arteriolari che non diminuiscono di numero con l’età e garantiscono un apporto ematico comunque adeguato; tutto questo, ovviamente, in assenza di patologie concomitanti, come l’ipertensione arteriosa che può aggravare il fisiologico processo di arterio – arteriolosclerosi.
2. FLUSSO EMATICO RENALE E TASSO DI FILTRAZIONE GLOMERULARE
Modificazioni tanto anatomiche, quanto funzionali della vascolarizzazione renale sembrano contribuire ad una diminuzione del flusso ematico renale correlata all’età e non è stato ancora ben dimostrato se tali modificazioni siano correlate a fattori extra – renali come, ad esempio, le modificazioni della gittata cardiaca. Recenti studi suggeriscono che un’alterata risposta funzionale della vascolarizzazione renale potrebbe essere un fattore alla base del ridotto flusso ematico renale con conseguenze anche sul tasso di filtrazione glomerulare (GFR). La clearance della creatinina diminuisce in modo lineare da 140 ml/min nella terza e quarta decade di vita a 90 ml/min all’età di 80 anni con una diminuzione di circa 0.8 ml/min l’anno, valori questi anche correlati all’apporto di proteine con la dieta. Importante sottolineare come negli anziani la diminuzione della CrCl non si accompagna sempre ad un aumento dei livelli di creatinina sierica in quanto, spesso, vi è una riduzione della massa muscolare. La riduzione dei livelli di GFR non sembra essere influenzato dal sesso ma, al contrario, le differenze razziali e geografiche hanno effetti sulla diminuzione della CrCl nei soggetti anziani: gli afroamericani e i giapponesi hanno presentato una maggiore curva di discesa della creatinina clearance con l’aumentare dell’età rispetto ai caucasici.
3. FUNZIONALITÀ DEL TUBULO RENALE
Le modificazioni anatomiche, emodinamiche ed ormonali del rene senescente producono un certo impatto sulle funzioni fisiologiche alla base dell’omeostasi dei fluidi e degli elettroliti, dell’equilibrio acido – base ed elettrolitico.
4. ELETTROLITI E DISTURBI OSMOLARI
Il rene invecchiato possiede una minore capacità di conservare il sodio in risposta anche a dei cambiamenti nei livelli degli ormoni (angiotensina ed aldosterone) che regolano l’eliminazione del sodio. Nei soggetti anziani sani diminuiscono sia la concentrazione di renina circolante nel plasma che quella di aldosterone: si assiste ad una down regulation dei recettori per l’ACE e ad una progressiva diminuzione dei livelli di aldosterone plasmatico.
Dati sperimentali sembrano suggerire che un deficit dell’asse renina – angiotensina, dell’aldosterone, oppure di entrambi possano essere alla base dell’incapacità da parte di una persona anziana di conservare in maniera adeguata il sodio durante un periodo di deprivazione sodica.
Il rene della persona anziana presenta, inoltre, una capacità sodiurica attenuata durante il carico di sodio o nell’espansione di volume con variazioni anche circadiane nell’escrezione del sodio con un’eliminazione del carico di sodio prevalentemente nelle ore notturne: ciò potrebbe contribuire alla nicturia osservata nelle persone anziane. Studi attuali suggeriscono, inoltre, che il processo d’invecchiamento potrebbe modificare la risposta renale al peptide natriuretico atriale, fattore importante nel controllo dell’eliminazione del sodio; l’ANP, nel rene, agisce sul microcircolo renale e sull’epitelio dei tubuli inducendo iperfiltrazione, inibendo il riassorbimento del sodio e sopprimendo il rilascio di renina.
Èstato notato come, nelle persone di età superiore ai 70 anni, i livelli di ANP basale siano da 3 a 5 volte maggiori rispetto a quelli presenti in giovani adulti sani.
Da quanto discusso finora emerge che sono frequenti, negli anziani, disturbi osmolari legati ad iper o iponatremia. Un aumento della produzione di ormone antidiuretico, unito ad una compromessa capacità di diluizione urinaria, predispone ad un’aumentata incidenza di iponatremia negli anziani con diversi casi di sindrome da inappropriata secrezione di ormone antidiuretico (SIADH), accentuati anche da un aumento della somministrazione di diuretici tiazidici.
Parimenti, una ridotta capacità di concentrazione renale e di conservazione del sodio, osservata negli anziani, potrebbe aumentare la suscettibilità all’ipernatremia. In condizioni normali, la sete e l’assunzione di liquidi proteggono dall’ipernatremia ma gli anziani, spesso, avvertono meno il senso della sete e sono più predisposti alla disidratazione.
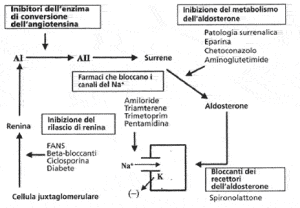
Altro capitolo è legato alla capacità di eliminare il potassio. Con l’avanzare dell’età e con la perdita di massa muscolare, diminuiscono il potassio totale corporeo e i livelli scambiabili; anche i livelli di renina e di aldosterone diminuiscono con l’età e, dal momento che l’eliminazione del K nel tubulo distale viene potenziata dall’aldosterone, un relativo ipoaldosteronismo predispone l’anziano all’iperkaliemia. Il rischio di iperpotassiemia è aumentato dall’assunzione di farmaci (Fig. 4) che inibiscono il sistema renina – angiotensina (ACE – inibitori, AT – II antagonisti, eparina, ciclosporina, FANS).
Anziani e Nefropatie
Indice
- 1. Insufficienza renale acuta
- 2. Malattie vascolari renali
- 3. Insufficienza renale cronica
- 4. Infezioni delle vie urinarie
1. INSUFFICIENZA RENALE ACUTA
Negli anziani la predisposizione a sviluppare IRA è cosa nota e ciò va sicuramente correlato alla compromissione della funzione renale che avviene nei pazienti ultrasettantenni.
Tutto questo è anche dovuto alla maggiore incidenza, in queste fasce d’età, di patologie sistemiche quali il diabete, l’aterosclerosi, l’ipertensione arteriosa e la cardiopatia ischemica.
In più le neoplasie e l’insufficienza cardiaca richiedono interventi chirurgici e medici che possono esacerbare le cause più comuni di IRA, tra le quali le forme prerenali (da scompenso di circolo), le sepsi, le nefropatie tubulo – interstiziali da farmaci (vedi l’abuso di antinfiammatori e di antidolorifici in generale).
La disidratazione da vomito, da diarrea e da abuso di diuretici, eventi emorragici, uno stato settico o un grave scompenso cardiaco conducono ad una forma di IRA prerenale, la più frequente nei soggetti anziani.
Alterazioni emodinamiche dovute a FANS, ACE – inibitori, AT – II antagonisti possono compromettere ulteriormente i meccanismi vasoregolatori renali.
Le complicanze derivanti da interventi chirurgici maggiori sono responsabili di circa il 30% dei casi di IRA: in questi casi i fattori maggiormente chiamati in causa sono l’ ipotensione durante e dopo l’intervento, la perdita di liquidi nel post – operatorio ma anche le aritmie e gli infarti del miocardio.
La vasodilatazione e l’ipotensione da infezione e sepsi, sostenute nel 30% da Gram – negativi, complicano spesso i ricoveri ospedalieri nei pazienti ultrasettantenni e la disfunzione renale è spesso complicata dall’impiego di antibiotici nefrotossici, quali gli aminoglicosidi.
FANS ed ACE inibitori non solo compromettono i meccanismi vasoregolatori renali nei pazienti anziani ma potrebbero anche causare una nefrite interstiziale acuta le cui manifestazioni tipiche comprendono piuria e peggioramento di un quadro preesistente di IRC, oppure, meno frequentemente, proteinuria nel range nefrosico (intorno ai 3 g/24 ore).
Un altro punto da tenere bene a mente è rappresentato dalle forme di IRA dovute ad utilizzo di mezzi di contrasto in quanto, come dimostrato da studi sperimentali, il rene senescente è più sensibile ad insulti di tipo ischemico e tossico, quali quelli provocati da mdc.
Infine da ricordare la patologia ateroembolica renale, complicanze non infrequente in seguito ad incannulazione intra – arteriosa, specialmente in pazienti anziani con aterosclerosi generalizzata; in questi casi l’IR è progressiva ed irreversibile.
2. MALATTIE VASCOLARI RENALI
La patologia renovascolare aterosclerotica rappresenta una causa importante di ipertensione che porta ad insufficienza renale ischemica progressiva e ad insufficienza renale terminale nel 15% dei pazienti affetti da preesistente insufficienza renale cronica.
Un coinvolgimento ateromatoso della vascolarizzazione renale può presentarsi sotto forma di una stenosi arteriosa renale, di lesioni intrarenali complesse con stenosi multiple della vascolarizzazione intrarenale, oppure di un’embolia da colesterolo. Un’ipertensione di nuova insorgenza o una progressiva ipercreatininemia negli anziani, soprattutto in quelli con patologia aterosclerotica ben documentata, devono far parre il sospetto clinico di patologia nefrovascolare acuta.
La storia naturale della patologia renale ateromasica è quella di una progressiva occlusione delle arterie renali maggiori, specie quando all’angiografia il restringimento del lume delle arterie renali risulta superiore al 75%
I pazienti iperazotemici con stenosi di grado elevato dell’arteria renale in un rene singolo o con occlusione arteriosa renale unilaterale e stenosi controlaterale sono a più alto rischio di insuffcienza renale progressiva.
Sono stati utilizzati diversi metodi per diagnosticare la presenza di una significativa patologia renovascolare aterosclerotica. Un aumento del livello di creatinina sierica in contemporanea alla somministrazione di un ACE inibitore potrebbe fornire un utile indizio clinico per prendere in considerazione una patologia aterosclerotica renovascolare bilaterale oppure una stenosi aterosclerotica unilaterale con un solo rene funzionante. La diminuzione del GFR (tasso di filtrazione glomerulare) è dovuta all’inibizione dell’azione vasocostrittiva autoregolatoria dell’angiotensina II sulle arteriose efferenti, che mantiene la filtrazione glomerulare nonostante una ridotta perfusione glomerulare.
La scintigrafia renale con 99Tc-DTPA o con mercaptoacetiltriglicina marcata con tecnezio (99Tc-MAG3) prima e dopo un ACE – inibitore può rivelarsi uno strumento utile per confermare il sospetto clinico di una significativa stenosi funzionale unilaterale dell’arteria renale.
L’eco-doppler delle arterie renali può dare informazioni utili grazie allo studio dei valori di RI (Resistance index) e delle velocità di picco all’interno del lume delle arterie renali.
L’angio – TC e l’angio – RMN (nei casi con clearance della creatinina inferiore ai 30 – 35 ml/min) sono indagini strumentali di conferma per la diagnosi di stenosi delle arterie renali.
In questi pazienti l’angioplastica transluminale per cutanea o la rivascolarizzazione chirurgica vanno effettuate qualora sia tecnicamente possibile conservare la funzionalità renale e ottenere un miglioramento significativo del controllo pressorio. Talvolta la presenza di una valida circolazione collaterale è in grado di proteggere il parenchima renale dal danno ischemico nonostante una progressiva patologia occlusiva.
3. INSUFFICIENZA RENALE CRONICA
Negli ultimi anni il progressivo aumento della durata media di vita ha comportato una maggiore incidenza di IRC nei soggetti anziani.
Il diabete di vecchia data, l’ipertensione arteriosa, la glomerulonefrite cronica, la patologia renovascolare aterosclerotica ischemica e la nefropatia ostruttiva, sono tutte diagnosi comuni di IRC nei soggetti con età superiore ai 70 anni.
La progressione clinica dell’IRC negli anziani potrebbe non risultare sempre evidente dagli esami di laboratorio, dal momento che la graduale perdita di massa muscolare nel paziente uremico anziano potrebbe non determinare significative alterazioni del livello di creatinina sierica: di qui la necessità di utilizzare la Creatinina Clearance come indice di funzionalità renale.
Un numero sempre maggiore di soggetti anziani giunge allo stadio di IRC terminale (CrCl < 10 ml/min) e si pone il problema dell’inizio del trattamento sostitutivo, trattamento che il paziente anziano dimostra di tollerare discretamente, soprattutto nei casi in cui non vi siano troppi fattori comorbidi.
Negli anziani non è stata dimostrata la superiorità di una tecnica depurativa (emodialisi o dialisi peritoneale) sull’altra, anche se recenti studi hanno dimostrato un tasso di mortalità superiore nei pazienti in trattamento cronico mediante dialisi peritoneale.
4. INFEZIONI DELLE VIE URINARIE
Le infezioni delle vie urinarie costituiscono un problema significativo nella popolazione senescente. Vari fattori contribuiscono negli anziani all’aumentata prevalenza delle infezioni urinarie, tra i quali l’alterazione della funzionalità e delle difese della vescica, l'”immunosenescenza”, le alterazioni della muscolatura pelvica, le dimensioni della prostata. La batteriuria asintomatica è stata riscontrata nel 20% degli uomini anziani sani al di sopra dei 65 anni e nel 30 – 50% degli anziani ospedalizzati. La clearance della creatinina è ridotta nei pazienti anziani con batteriuria rispetto ai soggetti con urine sterili: la pielonefrite cronica potrebbe contribuire a tale perdita di funzionalità renale anche se l’associazione non è chiara. Il trattamento della batteriuria asintomatica non ha dato prova di migliorare la sopravvivenza. Le infezioni conclamate delle vie urinarie sono causate soprattutto da batteri Gram negativi (E. Coli, Klebsiella, Serratia) spesso sensibili ad un vasto spettro di antibiotici: nei pazienti con IRC e CrCl < 20 – 25 ml/min è preferito utilizzare, ove possibile, chinolonici o, in seconda battuta preparati con acido clavulanico o macrolidi evitando, laddove possibile, nitrofurantoina e cefalosporine di I° generazione: uno spettro meno nefrotossico è offerto dalle cefalosporine di II° e III° generazione.
Appendice: Questions & Answers
Indice
- 1. Quali sono i metodi migliori per stabilire il grado di funzionalità renale in paziente over 65?
- 2. A quali terapie farmacologiche bisogna prestare maggiore attenzione nel caso di un paziente anziano con IRC?
- 3. Va sottoposto a dieta ipoproteica un paziente anziano con IRC?
- 4. È utile iniziare un trattamento dialitico in una persona anziana?
- 5. Quale trattamento sostitutivo della funzione renale è meglio intraprendere in una persona anziana?
Risposte
1. Quali sono i metodi migliori per stabilire il grado di funzionalità renale in paziente over 65?
In primis è bene dire che la sola stima della creatininemia non ci permette di stabilire esattamente il grado di insufficienza renale in quanto, spesso, il soggetto anziano presenta una riduzione della massa muscolare che va ad inficiare il reale valore di creatinina plasmatica. Per tale motivo si ritiene che il calcolo della CrCl con la formula di Cockroft sia il metodo migliore (rapido e facile da utilizzare) per valutare la riserva funzionale renale.
2. A quali terapie farmacologiche bisogna prestare maggiore attenzione nel caso di un paziente anziano con IRC?
Diversi farmaci possono creare problemi nei pazienti anziani con IRC. In particolare bisogna porre attenzione all’uso smodato di FANS e antibiotici nefrotossici (ad es. aminoglicosidi) che possono comportare un rischio più elevato di nefropatie interstiziali acute che spesso conducono ad IRA oligo – anurica. È bene utilizzare, soprattutto, paracetamolo tra gli antidolorifici e preferire chinolonici, macrolidi ed, eventualmente, cefalosporine di nuova generazione tra gli antibiotici. Attenzione, inoltre, all’uso eccessivo di diuretici: non sono rari i casi di IRA pre – renale (da disidratazione) in soggetti sottoposti a terapia diuretica senza un adeguato controllo del bilancio idro – elettrolitico. In nefrologia si preferisce l’uso dei diuretici d’ansa (sia furosemide che torasemide) rispetto ai tiazidici. Per lo stesso motivo sarebbe bene, evitare, le formulazioni con ACE – ibitore o Sartano + tiazidico. Un occhio di riguardo va anche posto ai pazienti in trattamento con digitale in quanto, se non ben dosata, quest’ultima può dar problemi in termini di iper o ipo – kaliemia.
3. Va sottoposto a dieta ipoproteica un paziente anziano con IRC?
Qui si apre un capitolo controverso. In linea di massima, salvo eccezioni, la persona anziana è una persona che si è quasi sempre saputa controllare da sola e che può continuare a farlo. A volte, però, se il filtrato glomerulare scende al di sotto dei 20 ml/min un regime dietetico ipoproteico si impone. In questo caso si preferisce prescrivere una dieta che preveda un intake proteico di 0.8 g/kg/die di proteine.
4. È utile iniziare un trattamento dialitico in una persona anziana?
Qui bisogna intendersi su un punto fondamentale, e cioè chi noi consideriamo anziano. Se ci riferiamo ad un over 65, è chiaro che con l’allungamento della vita media, di over 65 ce ne sono ormai tantissimi ed è ovvio che non esiste alcun problema ad iniziare un trattamento emodialitico in questi pazienti. Ma questo, alla fine, vale per tutti e mi sento pienamente in grado di rispondere che non c’è età per poter iniziare un trattamento emodialitico, compatibilmente con le condizioni cliniche del paziente. È ovvio che se ci arriva in pronto soccorso un paziente in gravissime condizioni generali e con interessamento renale tale da rendere necessario un trattamento dialitico, prima bisogna ricompensarlo e poi vedere se è il caso di instaurare il trattamento sostitutivo.
5. Quale trattamento sostitutivo della funzione renale è meglio intraprendere in una persona anziana?
Fondamentalmente abbiamo a disposizione 2 alternative: la dialisi peritoneale e l’emodialisi. La prima via non è spesso praticabile in quanto molti fattori locali e generali (pregressi interventi chirurgici addominali, ernie, aneurismi aorta addominale, predisposizione alle infezioni, buona compliance di paziente e familiari) la controindicano ma, nei rari casi in cui fosse possibile, sarebbe preferibile per il fatto che il paziente può eseguire il trattamento a domicilio evitandosi lo stress di recarsi al centro dialisi. In linea di massima si ricorre all’emodialisi e, nel caso di soggetti più anziani (età > 75 aa), magari con problematiche cardio – vascolari importanti, si consiglia di utilizzare un catetere venoso centrale come accesso per dialisi (la fistola artero – venosa potrebbe accentuare uno scompenso cardiaco destro specie nei soggetti affetti da BPCO).
BIBLIOGRAFIA
1. R.D. Lindeman, R. Goldman.
Anatomic and physiologic age changes in the kidney.
Exp Gerontol 1996; 21:379-406.
2. D. Fliser, M. Zeier et al.
Renal functional reserve in healthy elderly patients.
Journal of ASN 1993; 3:1371-1377.
3. P.Weidemann, M.H. Maxwell.
Effect of aging on plasma renin and aldosterone in normal man.
Kidney International 1975; 8:325-333.
4. C. Faull, C. Holmes.
Water balance in elderly people. Is there a deficiency of vasopressin?
Age ageing 1993; 22:114-120.
5. J.M. Rimmer, J. Gennari.
Atherosclerotic renovascular disease and progressive renal failure.
Ann Inter Med 1993; 118:712-719.
LINKS UTILI
– http://www.hdcn.com/
– http://www.sin-italy.org/
– http://www.era-edta.org/erafset.htm
– http://www.kidney.org/professionals/kdoqi/index.cfm